هشاشة العظام وكيفية الوقاية منها
مقدمة: هشاشة العظام – صمت العظام وخطر الكسور
تُعد هشاشة العظام (Osteoporosis) مرضًا هيكليًا تدريجيًا يتميز بانخفاض كثافة العظام وتدهور بنيتها الدقيقة، مما يجعلها هشة وأكثر عرضة للكسور. غالبًا ما يُشار إلى هشاشة العظام باسم “المرض الصامت” لأنه يمكن أن يتطور دون أي أعراض ملحوظة لسنوات عديدة، حتى يحدث الكسر الأول. تُشكل كسور هشاشة العظام، وخاصة كسور الورك والعمود الفقري، عبئًا كبيرًا على الأفراد وأنظمة الرعاية الصحية من حيث الألم والإعاقة وفقدان الاستقلالية وزيادة خطر الوفاة.
تتأثر كثافة العظام بعملية مستمرة لإعادة تشكيل العظام، حيث يتم تكسير العظام القديمة واستبدالها بعظام جديدة. في مرحلة الشباب، تكون عملية بناء العظام أسرع من عملية تكسيرها، مما يؤدي إلى زيادة كثافة العظام. ومع التقدم في العمر، تبدأ عملية تكسير العظام في التفوق على عملية بنائها، مما يؤدي إلى فقدان تدريجي في كثافة العظام. تتطور هشاشة العظام عندما يصبح فقدان العظام مفرطًا، مما يجعل العظام ضعيفة وهشة.
لحسن الحظ، يمكن الوقاية من هشاشة العظام وإدارتها بفعالية من خلال تبني استراتيجيات تركز على بناء عظام قوية في مرحلة الشباب والحفاظ على كثافة العظام مع التقدم في العمر. يهدف هذا المقال العلمي المطول إلى تقديم نظرة شاملة حول هشاشة العظام، بدءًا من فهم آليات تطورها وعوامل الخطر المرتبطة بها، مرورًا بطرق التشخيص والتقييم، وصولًا إلى استعراض مفصل لاستراتيجيات الوقاية والعلاج الفعالة للحفاظ على صحة العظام وتقليل خطر الكسور.
1. فهم هشاشة العظام: آليات تطورها وتأثيرها على العظام
لتطوير استراتيجيات وقائية فعالة، من الضروري فهم الآليات المرضية التي تكمن وراء هشاشة العظام وتأثيرها على بنية العظام:
- إعادة تشكيل العظام (Bone Remodeling): هي عملية حيوية مستمرة يتم فيها تكسير العظام القديمة أو التالفة بواسطة خلايا تسمى ناقضات العظام (Osteoclasts) واستبدالها بعظام جديدة بواسطة خلايا تسمى بانيات العظام (Osteoblasts). يحافظ هذا التوازن بين تكسير وبناء العظام على قوة وسلامة الهيكل العظمي.
- فقدان كثافة العظام (Bone Mineral Density – BMD): في هشاشة العظام، يصبح معدل تكسير العظام أسرع من معدل بناء العظام، مما يؤدي إلى فقدان تدريجي في كثافة العظام. تُقاس كثافة العظام عادةً باستخدام امتصاص الأشعة السينية ثنائي الطاقة (Dual-energy X-ray Absorptiometry – DXA) ويتم التعبير عنها بقيمة T-score التي تقارن كثافة عظام الشخص البالغ الشاب السليم.
- T-score ≥ -1.0: كثافة عظام طبيعية
- T-score بين -1.0 و -2.5: انخفاض كثافة العظام (Osteopenia)
- T-score ≤ -2.5: هشاشة العظام
- T-score ≤ -2.5 مع وجود كسر هشاشة: هشاشة العظام الشديدة أو القائمة
- تدهور البنية الدقيقة للعظام: بالإضافة إلى انخفاض كثافة العظام، تتأثر البنية الداخلية للعظام في هشاشة العظام، حيث تصبح العظام أكثر مسامية وأقل اتصالًا بين مكوناتها، مما يزيد من ضعفها وهشاشتها.
- زيادة خطر الكسور: نتيجة لانخفاض كثافة العظام وتدهور بنيتها، تصبح العظام أضعف وأكثر عرضة للكسور حتى مع إصابات طفيفة أو حركات بسيطة مثل السعال أو الانحناء أو السقوط من ارتفاع بسيط. تشمل الكسور الشائعة المرتبطة بهشاشة العظام كسور الورك والعمود الفقري والمعصم.
2. عوامل الخطر الرئيسية لهشاشة العظام: تحديد المعرضين للخطر
تحديد عوامل الخطر يساعد في تقييم احتمالية الإصابة بهشاشة العظام واتخاذ تدابير وقائية مبكرة:
- العمر المتقدم: تزداد مخاطر هشاشة العظام مع التقدم في العمر بسبب التغيرات الهرمونية وانخفاض كتلة العظام تدريجيًا.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث بسبب انخفاض مستويات هرمون الاستروجين الذي يلعب دورًا مهمًا في الحفاظ على كثافة العظام.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
- بنية الجسم الصغيرة والنحيفة: الأشخاص ذوو بنية الجسم الصغيرة قد يكون لديهم كتلة عظام أقل ليبدأوا بها، مما يزيد من خطر الإصابة بهشاشة العظام في وقت لاحق من الحياة.
- بعض الحالات الطبية: مثل فرط نشاط الغدة الدرقية، وفرط نشاط الغدة جار الدرقية، ومرض الاضطرابات الهضمية، ومرض التهاب الأمعاء، وأمراض الكلى المزمنة، والتهاب المفاصل الروماتويدي.
- بعض الأدوية: مثل الكورتيكوستيرويدات (مثل بريدنيزون) عند استخدامها لفترة طويلة، وبعض الأدوية المستخدمة لعلاج النوبات أو حرقة المعدة أو السرطان.
- انخفاض مستويات هرمون الاستروجين: بسبب انقطاع الطمث المبكر أو استئصال المبيضين.
- انخفاض مستويات هرمون التستوستيرون لدى الرجال: يمكن أن يساهم في فقدان كثافة العظام.
- نقص الكالسيوم وفيتامين د: يلعب الكالسيوم وفيتامين د دورًا حيويًا في بناء والحفاظ على عظام قوية.
- الخمول البدني: عدم ممارسة تمارين حمل الأثقال وتمارين المقاومة يضعف العظام.
- التدخين: يؤثر التدخين سلبًا على كثافة العظام ويزيد من خطر الكسور.
- الإفراط في تناول الكحول: يمكن أن يضعف تناول الكحول المفرط تكوين العظام ويزيد من خطر السقوط.
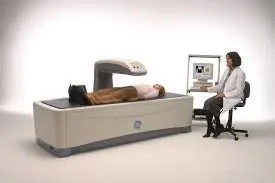
3. تشخيص وتقييم هشاشة العظام: قياس كثافة العظام وتقييم خطر الكسور
التشخيص المبكر لهشاشة العظام يسمح باتخاذ تدابير وقائية وعلاجية في الوقت المناسب:
- قياس كثافة العظام (DXA Scan): هو الاختبار القياسي الذهبي لتشخيص هشاشة العظام وتقييم خطر الكسور. يقيس الاختبار كثافة العظام في الورك والعمود الفقري والمعصم باستخدام جرعة منخفضة من الأشعة السينية.
- تقييم خطر الكسور (FRAX Score): هو أداة تستخدم لتقدير خطر الإصابة بكسر هشاشة العظام رئيسي (الورك أو العمود الفقري أو الساعد أو الكتف) خلال السنوات العشر القادمة. يأخذ FRAX في الاعتبار كثافة العظام وعوامل الخطر الأخرى مثل العمر والجنس والوزن والطول والتاريخ العائلي للكسور والتدخين وتناول الكحول واستخدام الكورتيكوستيرويدات وبعض الحالات الطبية.
- الفحص السريري والتاريخ الطبي: يقوم الطبيب بتقييم التاريخ الطبي للمريض وعوامل الخطر وإجراء فحص سريري لتقييم الصحة العامة والحركة والتوازن.
- الاختبارات المعملية: يمكن إجراء اختبارات الدم والبول لتقييم مستويات الكالسيوم وفيتامين د ووظائف الكلى والغدة الدرقية لاستبعاد الأسباب الأخرى لفقدان العظام.
- التصوير بالأشعة السينية للعمود الفقري: قد يتم إجراء تصوير بالأشعة السينية للعمود الفقري للكشف عن كسور الانضغاط التي قد تحدث دون علم المريض.
4. استراتيجيات الوقاية من هشاشة العظام: بناء عظام قوية والحفاظ عليها
الوقاية هي أفضل طريقة لمكافحة هشاشة العظام. تشمل استراتيجيات الوقاية:
- الحصول على كمية كافية من الكالسيوم: الكالسيوم هو اللبنة الأساسية للعظام. تشمل المصادر الغذائية الجيدة للكالسيوم منتجات الألبان والخضروات الورقية الداكنة واللوز والسردين والأطعمة المدعمة بالكالسيوم. يوصى بكمية تتراوح بين 1000 و 1200 ملغ يوميًا للبالغين، حسب العمر والجنس وعوامل الخطر الأخرى.
- الحصول على كمية كافية من فيتامين د: يساعد فيتامين د الجسم على امتصاص الكالسيوم. يمكن الحصول على فيتامين د من التعرض لأشعة الشمس (بحذر)، والأطعمة المدعمة (مثل الحليب والحبوب)، والأسماك الدهنية، والمكملات الغذائية إذا لزم الأمر. يوصى بكمية تتراوح بين 600 و 800 وحدة دولية يوميًا للبالغين.
- ممارسة تمارين حمل الأثقال وتمارين المقاومة بانتظام: تساعد هذه التمارين في بناء والحفاظ على كثافة العظام. تشمل تمارين حمل الأثقال المشي والركض والرقص وصعود الدرج. تشمل تمارين المقاومة رفع الأوزان واستخدام أشرطة المقاومة.
- الحفاظ على وزن صحي: يرتبط كل من نقص الوزن والسمنة بزيادة خطر الإصابة بهشاشة العظام.
- تجنب التدخين: يؤثر التدخين سلبًا على صحة العظام.
- الحد من تناول الكحول: يمكن أن يؤثر تناول الكحول المفرط على تكوين العظام ويزيد من خطر السقوط.
- منع السقوط: اتخاذ خطوات لتقليل خطر السقوط، خاصة لدى كبار السن، من خلال تحسين الإضاءة في المنزل، وإزالة العوائق، واستخدام الأجهزة المساعدة على المشي إذا لزم الأمر، وممارسة تمارين التوازن.
- تناول الأدوية إذا لزم الأمر: قد يوصي الطبيب بأدوية للمساعدة في منع فقدان العظام وزيادة كثافة العظام لدى الأشخاص المعرضين لخطر كبير للإصابة بهشاشة العظام أو الكسور. تشمل هذه الأدوية البايفوسفونيت (Bisphosphonates)، وديسوموناب (Denosumab)، وتيريباراتيد (Teriparatide)، ورالوكسيفين (Raloxifene)، وهرمون الاستروجين (Estrogen).

5. علاج هشاشة العظام: استراتيجيات لتقوية العظام ومنع الكسور
يهدف علاج هشاشة العظام إلى إبطاء أو وقف فقدان العظام، وزيادة كثافة العظام، وتقليل خطر الكسور:
- تغييرات نمط الحياة: الاستمرار في اتباع نظام غذائي غني بالكالسيوم وفيتامين د وممارسة التمارين الرياضية بانتظام ومنع السقوط.
- الأدوية: تتوفر العديد من الأدوية الفعالة لعلاج هشاشة العظام. يعتمد اختيار الدواء على عوامل مثل الجنس والعمر والتاريخ الطبي وشدة هشاشة العظام وخطر الكسور. تشمل الأدوية المذكورة سابقًا البايفوسفونيت وديسوموناب وتيريباراتيد ورالوكسيفين وهرمون الاستروجين. قد يوصي الطبيب أيضًا بمكملات الكالسيوم وفيتامين د.
- مراقبة كثافة العظام: يجب مراقبة كثافة العظام بانتظام باستخدام اختبار DXA لتقييم استجابة المريض للعلاج.
- إدارة الكسور: في حالة حدوث كسر هشاشة العظام، يشمل العلاج تخفيف الألم وتثبيت العظم المكسور ومنع حدوث كسور أخرى. قد يشمل ذلك الجراحة والعلاج الطبيعي وإعادة التأهيل.
الخلاصة: عظام قوية… مستقبل أكثر صحة
تُعد هشاشة العظام مرضًا شائعًا ولكنه غالبًا ما يتم تجاهله حتى يحدث الكسر الأول. من خلال فهم آليات تطور هشاشة العظام وعوامل الخطر واستراتيجيات الوقاية والعلاج، يمكننا اتخاذ خطوات فعالة للحفاظ على صحة العظام وتقليل خطر الكسور وتحسين نوعية الحياة مع التقدم في العمر. تتطلب الوقاية والعلاج جهدًا متواصلًا يشمل تبني نمط حياة صحي، والحصول على كمية كافية من الكالسيوم وفيتامين د، وممارسة التمارين الرياضية بانتظام، وتجنب عوامل الخطر، وتناول الأدوية الموصوفة إذا لزم الأمر. إن الاستثمار في صحة العظام هو استثمار في مستقبل أكثر صحة ونشاطًا واستقلالية.